Los análisis y estudios recientes han generado esperanzas de proteger a la humanidad de la resistencia a los antibióticos, que se está convirtiendo rápidamente en una amenaza mundial.
El descubrimiento de antibióticos in mid 1900s was a significant milestone in the history of medicine as it was a miracle therapeutic for many bacterial infections and bacteria-causing diseases. Antibióticos were once termed as a “wonder drug” and now antibiotics are indispensable in both basic healthcare and advanced medical care and technology as they have really changed the world by protecting lives and being an essential part of treating various medical conditions and asassisting in critical surgical procedures.
La resistencia a los antibióticos crece a un ritmo acelerado
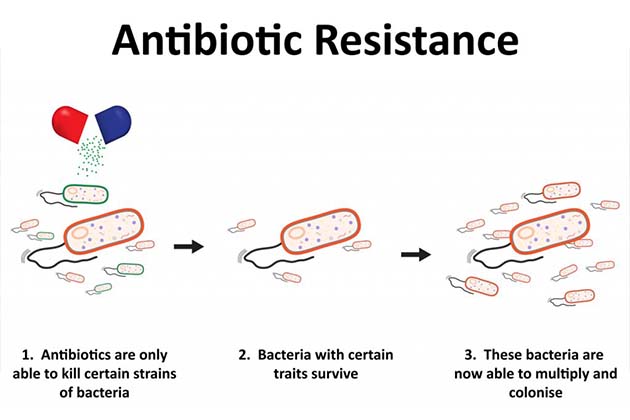
Antibióticos are medicines which are naturally produced by microorganisms and they stop or kill bacterias fotosintéticas from growing. It is of critical importance because bacterial infections have plagued mankind throughout time. However, “resistant” bacteria develop defences that protect them against the effects of antibióticos when previously they were killed by them. These resistant bacteria then are able to withstand any attacks by antibiotics and consequently if these bacteria are disease-causing standard treatments stop working for that disease persisting the infections which can then easily spread to others. Thus, the “magical” antibiotics have unfortunately started to fail or started becoming ineffective and this is posing immense threat to the healthcare system worldwide. The number of resistant bacteria already cause more than 500,000 deaths every year and are eroding the efficiency of antibiotics for prevention and cure by being a silent killer by residing in almost 60% of the world’s populations in some form. Resistencia antibiótica threatens our ability to cure many diseases like tuberculosis, pneumonia and carry out advances in surgeries, treatment of cancer etc. It is estimated that approximately 50 million people will die from antibiotic resistant infections by 2050 and the day might actually come when antibióticos can no longer be used for treating critical infections the way they are being used now. This issue of antibiotic resistance is now an important health topic which needs to be addressed with a sense of urgency for a better future and the medical and scientific community and the governments worldwide are taking several steps toward achieving this goal.
Encuesta de la OMS: ¿La 'era posterior a los antibióticos'?
La Organización Mundial de la Salud (OMS) ha declarado Resistencia antibiótica un problema de salud grave y de alta prioridad a través de su Sistema Global de Vigilancia de la Resistencia a los Antimicrobianos (GLASS) que se lanzó en octubre de 2015. Este sistema recopila, analiza y comparte datos sobre la resistencia a los antibióticos en todo el mundo. En 2017, 52 países (25 países de ingresos altos, 20 de ingresos medios y siete de ingresos bajos) se han inscrito en GLASS. Es un primer informe1 que contiene información sobre los niveles de resistencia a los antibióticos proporcionada por 22 países (medio millón de participantes inscritos en la encuesta) que muestra un crecimiento a un ritmo alarmante; en general, una enorme resistencia del 62 al 82 por ciento. Esta iniciativa de la OMS tiene como objetivo crear conciencia y coordinación entre diferentes naciones para abordar este grave problema a nivel mundial.
Podríamos haber evitado la resistencia a los antibióticos y aún podemos
How did we reach this phase of humanity where antibiotic resistance has turned into a global threat? The answer to that is quite simple: we have extremely overused and misused antibióticos. The doctors have overly prescribed antibióticos to any or every patient in the past many decades. Also, in many countries, especially the developing countries of Asia and Africa, antibióticos are available over-the-counter at the local pharmacist and can be purchased without even requiring a doctor’s prescription. It is estimated that 50 percent of the time antibióticos are prescribed for virus-causing infection where they basically do no good because the virus will still complete its life span (generally between 3-10 days) whether antibióticos are taken or not. In fact, it’s just incorrect and a mystery for many as to how exactly antibióticos (which target bacteria) will have any effect on viruses! The antibióticos could ‘maybe’ relieve some symptoms associated with the viral infection. Even then this continues to be medically unethical. The correct advice should be that since no treatment is available for most viruses, the infection should just run its course and in the future these infections should be alternatively prevented by following strict hygiene and keeping one’s environment clean. Furthermore, antibióticos are being routinely used in enhancing agricultural output worldwide and feeding to livestock and food-producing animals (chicken, cow, pig) as growth supplements. By doing so humans are also put to huge risk of ingesting antibiotic-resistant bacterias fotosintéticas que residen en esos alimentos o animales causando una rigurosa transferencia de cepas de bacterias resistentes a través de las fronteras.
Este escenario se complica aún más por el hecho de que las compañías farmacéuticas no han desarrollado nuevos antibióticos en las últimas décadas; la última nueva clase de antibióticos para bacterias gramnegativas fueron las quinolonas desarrolladas hace cuatro décadas. Por lo tanto, tal como estamos actualmente, no podemos pensar realmente en prevenir Resistencia antibiótica agregando más y diferentes antibióticos, ya que esto solo complicará aún más las resistencias y la transferencia. Muchos droga empresas han señalado que el desarrollo de cualquier droga En primer lugar, es muy caro, ya que es un proceso largo que requiere grandes inversiones y el beneficio potencial de antibióticos is generally very low that the companies are unable to ‘break even’. This is convoluted by the fact that a resistant strain would develop for a new antibiotic somewhere in the world within two years of its launch since no legal framework is in place to curb antibiotic overuse. This doesn’t exactly sound hopeful from a commercial as well as a medical point of view and thus developing new antibióticos is not the solution for prevention of their resistance.
La OMS recomienda un plan de acción2 para prevenir la resistencia a los antibióticos:
a) Healthcare professionals and workers should be doing a careful detailed assessment before prescribing antibióticos to humans or animals. A Cochrane review of various methods3 aimed at reducing antibiotic abuse in any clinical set up has concluded that the ‘3-day prescription’ method was fairly successful, in which the patient suffering from an infection (which is not bacterial) is conveyed that his/her condition will improve in 3 days, else antibióticos can be taken if symptoms get worse – which generally don’t since the viral infection has run its course by that time. b) The general public should be confident to ask questions when they are being prescribed antibióticos and they must take antibióticos only when satisfied that it is absolutely necessary. They must also complete the prescribed dosage to prevent fast growth of resistant bacterial strains. c) Agriculturists and livestock breeders should follow a regulated, limited use of antibiotics and do so only where it matters (eg. to treat an infection). d) Governments should setup and follow national level plans to curb antibiotic use1. Es necesario establecer marcos personalizados para los países desarrollados y los países de ingresos medios y bajos en función de sus necesidades.
Ahora que el daño está hecho: abordar la resistencia a los antibióticos
So that we do not plunge into a new ’post antibióticos’ era and return to the pre-penicillin (first antibiotic to be discovered) era, lot of research is happening in this field loaded with failure and occasional successes. Recent multiple studies show ways to tackle and maybe reverse antibiotic resistance. The first study published in Diario de la quimioterapia antimicrobiana4 muestra que cuando bacterias fotosintéticas become resistant, one of the ways which they adopt to restrict antibióticos action is by producing an enzyme (a β-lactamase) which destroys any antibiotic that is trying to get into the cell (for treatment). Thus, ways to inhibit the action of such enzymes could successfully reverse antibiotic resistance. In a second subsequent study from the same team at University of Bristol, UK but in collaboration with University of Oxford published in Microbiología Molecular5, analizaron la efectividad de dos tipos de inhibidores de tales enzimas. Se observó que estos inhibidores (de la clase del boronato bicíclico) eran muy eficaces en un tipo particular de antibiótico (aztreonam), de modo que, en presencia de este inhibidor, el antibiótico podía matar muchas bacterias resistentes. Dos de estos inhibidores, avibactam y vaborbactam, se están sometiendo ahora a un ensayo clínico y han podido salvar la vida de una persona que padece una infección intratable. Los autores han tenido éxito solo con un tipo particular de antibiótico, sin embargo, su trabajo ha generado esperanza para hacer retroceder la ola de resistencia a los antibióticos.
En otro estudio publicado en Informes científicos6, investigadores de la Université de Montréal han ideado un enfoque novedoso para bloquear la transferencia de resistencia entre bacterias, que es una de las formas en que la resistencia a los antibióticos se propaga en hospitales y unidades de salud. Los genes responsables de hacer resistentes a las bacterias están codificados en plásmidos (una pequeña ADN fragmento que puede replicarse de forma independiente) y estos plásmidos se transfieren entre las bacterias, extendiendo así la resistencia bacterias fotosintéticas por todas partes. Los investigadores analizaron computacionalmente una biblioteca de pequeñas moléculas químicas que se unirían a la proteína (TraE) que es esencial para esta transferencia de plásmido. El sitio de unión al inhibidor se conoce a partir de la estructura molecular 3D de la proteína y se observó que una vez que los inhibidores potenciales se unieron a la proteína, la transferencia de plásmidos portadores de genes resistentes a los antibióticos se redujo significativamente, lo que sugiere una estrategia potencial para restringir y revertir el antibiótico. resistencia. Sin embargo, para este tipo de estudio 3D Se requiere la estructura molecular de una proteína, lo que la hace ligeramente limitante, ya que muchas proteínas aún no se han caracterizado estructuralmente. No obstante, la idea es alentadora y estos inhibidores probablemente podrían desempeñar un papel importante en la atención médica diaria.
La resistencia a los antibióticos está amenazando y socavando varias décadas de mejoras y avances que se han logrado en humanos. la salud y Desarrollo y la implementación de este trabajo tendrá un enorme impacto directo en la capacidad de las personas para vivir una vida saludable.
***
{Puede leer el trabajo de investigación original haciendo clic en el enlace DOI que figura a continuación en la lista de fuentes citadas}
Fuentes)
1. QUIÉN. Informe del sistema mundial de vigilancia de la resistencia a los antimicrobianos (GLASS). http://www.who.int/glass/resources/publications/early-implementation-report/en/ [Consultado el 29 de enero de 2018].
2. QUIÉN. ¿Cómo detener la resistencia a los antibióticos? Aquí hay una receta de la OMS. http://www.who.int/mediacentre/commentaries/stop-antibiotic-resistance/en/. [Consultado el 10 de febrero de 2018].
3. Arnold SR. y Straus SE. 2005. Intervenciones para mejorar las prácticas de prescripción de antibióticos en la atención ambulatoria.Cochrane Database Syst Rev.. 19 (4). https://doi.org/10.1002/14651858.CD003539.pub2
4. Jiménez-Castellanos JC. et al. 2017. Cambios en el proteoma de la envoltura impulsados por la sobreproducción de RamA en Klebsiella pneumoniae que mejoran la resistencia adquirida a los β-lactámicos. Diario de la quimioterapia antimicrobiana. 73 (1) https://doi.org/10.1093/jac/dkx345
5. Calvopiña K. et al. 2017. Conocimientos estructurales / mecanicistas sobre la eficacia de los inhibidores de β-lactamasa no clásicos contra cepas clínicas de estenotrofomonasmaltophilia ampliamente resistentes a los fármacos. Microbiología molecular. 106 (3). https://doi.org/10.1111/mmi.13831
6. Casu B. et al. 2017. El cribado basado en fragmentos identifica nuevos objetivos para los inhibidores de la transferencia conjugativa de la resistencia a los antimicrobianos por el plásmido pKM101. Informes científicos. 7 (1). https://doi.org/10.1038/s41598-017-14953-1