Se revisan y evalúan las pruebas de laboratorio para el diagnóstico de COVID-19 actualmente en práctica según lo recomendado por los organismos internacionales de expertos.
La enfermedades, que se originó en Wuhan China, ha afectado a más de 208 países hasta ahora. La comunidad científica de todo el mundo se ha enfrentado a un importante desafío en los últimos meses, desarrollar pruebas de diagnóstico para COVID-19 detección de enfermedades con el fin de evaluar a los pacientes y las personas sospechosas con el fin de gestionar y controlar la pandemia de forma eficaz.
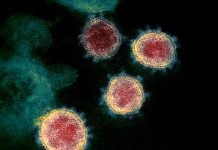
Antes de evaluar los métodos y prácticas actuales utilizados para la detección de COVID-19, primero comprendamos qué causa COVID-19 y cómo se desarrollan las pruebas de diagnóstico para detectar a los pacientes en busca de esta enfermedad. La enfermedad COVID-19 es causada por un ARN de cadena positiva virus que son zoonóticos, lo que significa que pueden cruzar las barreras de especies desde los animales hasta los humanos, y pueden causar, en los humanos, enfermedades que van desde el resfriado común hasta enfermedades más graves como el MERS y el SARS. El virus que causa COVID-19 ahora ha sido nombrado SARS-CoV-2 por el Comité Internacional de Taxonomía de Virus (ICTV), ya que es muy similar al que causó el brote de SARS (SARS-CoVs). La prueba de diagnóstico para la enfermedad COVID-19 se puede desarrollar de varias formas.
El método más popular y adoptado actualmente en todo el mundo es desarrollar una prueba de diagnóstico que pueda detectar el virus SARS-CoV-2 en sí. Esta test se basa en la detección del genoma viral en la muestra del paciente mediante RT-PCR en tiempo real (reacción en cadena de la polimerasa con transcriptasa inversa en tiempo real). Esto implica la conversión de ARN viral en ADN usando una enzima llamada transcriptasa inversa y luego amplificando el ADN usando un conjunto específico de cebadores y una sonda fluorescente, que se unen a una región específica en el ADN viral, usando una polimerasa Taq y detectando la señal fluorescente. Estas pruebas se denominan NAAT (pruebas de amplificación de ácidos nucleicos). Esta técnica puede ser de gran utilidad para la detección muy precoz de la presencia de ácido nucleico en la muestra del paciente, incluso en pacientes asintomáticos que no presentan síntomas de la enfermedad COVID-19 (especialmente en el período de incubación de 14-28 días) y en la parte posterior. también cuando la enfermedad está en toda regla.
Varias empresas de todo el mundo han estado trabajando en una carrera contrarreloj durante los últimos meses para desarrollar una prueba de diagnóstico basada en NAAT para la detección del SARS-CoV-2 según las directrices de los CDC (Centro para el Control de Enfermedades), Atlanta, EE. UU. Y la OMS ( 1, 2). Las autoridades sanitarias de todo el mundo han estado aprobando estas pruebas para uso de emergencia para la detección del SARS-CoV-2. Los genes virales objetivo hasta ahora incluyen los genes N, E, S y RdRP, junto con los controles positivos y negativos apropiados. Las muestras de pacientes que deben recogerse para dicha prueba son del tracto respiratorio superior (hisopado nasofaríngeo y orofaríngeo) y / o del tracto respiratorio inferior (esputo y / o aspirado endotraqueal o lavado broncoalveolar). Sin embargo, también es posible detectar virus en otras muestras, incluidas heces y sangre. Las muestras deben recolectarse rápidamente de manera apropiada tomando todas las precauciones necesarias y cumpliendo con las prácticas de bioseguridad (según las pautas establecidas por la OMS [1]), de pacientes que cumplan con la definición de caso sospechoso de COVID-19, conservándola y envasándola. bueno, si requiere ser transportado al centro de diagnóstico y luego procesado (extrayendo ARN en una cabina de bioseguridad en un BSL-2 o instalación equivalente) rápidamente de una manera que asegure la integridad de la muestra. Todo esto debe realizarse de forma prioritaria para una mejor gestión clínica y control de brotes.
El tiempo de detección para varias pruebas basadas en NAAT disponibles desarrolladas por las principales empresas de diagnóstico de todo el mundo varía de 45 minutos a 3.5 horas. Se están realizando varias mejoras en estas pruebas para convertirlas en pruebas en el punto de atención y lograr los resultados deseados en el menor tiempo posible sin comprometer la precisión del resultado, para aumentar la cantidad de pruebas que se pueden realizar en un día.
Otras opciones de prueba de diagnóstico son pruebas de diagnóstico rápido (PDR) que detectan antígenos / proteínas virales que se expresan en la superficie de las partículas del virus SARS-CoV-2 a medida que se replican en las células huésped y causan enfermedad o anticuerpos del huésped en respuesta a la infección; esta prueba detecta la presencia de anticuerpos en la sangre de personas que se cree que han sido infectadas con COVID-19 (3).
La precisión y reproducibilidad de la RDT para detectar antígenos virales depende de varios factores, incluido el tiempo desde el inicio de la enfermedad, la concentración del virus en la muestra, la calidad y el procesamiento de la muestra y la formulación de los reactivos presentes en los kits de prueba. Debido a estas variables, la sensibilidad de estas pruebas puede variar del 34% al 80%. Un gran inconveniente de esta opción es que el virus debe estar en su etapa de replicación e infección para detectar las proteínas virales.
De manera similar, las pruebas que detectan los anticuerpos del huésped se basan en la fuerza de la respuesta de los anticuerpos, que depende de factores como la edad, el estado nutricional, la gravedad de la enfermedad y ciertos medicamentos o infecciones que inhiben el sistema inmunológico. Un inconveniente importante de esta opción es que los anticuerpos se producen durante días o semanas después de la infección con el virus SARS-CoV-2 y uno tiene que esperar tanto tiempo para realizar la prueba. Esto significa que un diagnóstico de infección por COVID-19 basado en la respuesta de anticuerpos del hospedador a menudo solo será posible en la fase de recuperación, cuando muchas de las oportunidades de intervención clínica o prevención de la transmisión de la enfermedad ya han pasado.
Actualmente, las PDR mencionadas anteriormente solo han sido aprobadas en un entorno de investigación y no para diagnóstico clínico debido a la falta de datos (3, 4). A medida que se disponga de más y más datos epidemiológicos para COVID-19, se desarrollarán y aprobarán más PDR como pruebas en el punto de atención en un entorno clínico, ya que pueden dar resultados en 10-30 minutos en lugar de las pruebas basadas en NAAT que, en promedio, requieren pocas horas para detectar la enfermedad.
***
Referencias:
1. OMS, 2020. Recomendaciones de estrategias de análisis de laboratorio para COVID-19. Orientación provisional. 21 de marzo de 2020. Disponible online en https://apps.who.int/iris/bitstream/handle/10665/331509/WHO-COVID-19-lab_testing-2020.1-eng.pdf Consultado el 09 de abril de 2020.
2. CDC 2020. Información para laboratorios. Orientación provisional para laboratorios Disponible en línea en https://www.cdc.gov/coronavirus/2019-nCoV/lab/index.html Consultado el 09 de abril de 2020.
3. OMS, 2020. Asesoramiento sobre el uso de pruebas en el lugar de atención. Breve científico. 08 de abril de 2020. Disponible online en https://www.who.int/news-room/commentaries/detail/advice-on-the-use-of-point-of-care-immunodiagnostic-tests-for-covid-19 Consultado el 09 de abril de 2020.
4. ECDC, 2020. Una descripción general de la situación de las pruebas rápidas para el diagnóstico de COVID-19 en la UE / EEE. 01 de abril de 2020. Centro europeo para la prevención y el control de enfermedades. Disponible en línea en https://www.ecdc.europa.eu/en/publications-data/overview-rapid-test-situation-covid-19-diagnosis-eueea Consultado el 09 de abril de 2020.
***